|
Заболевания клубочкового аппарата почек
Острый гломерулонефрит (ОГН)Характеризуется развитием в течение нескольких дней азотемии, АГ, отеков, гематурии, протеинурии и иногда олигурии. Задержка натрия хлорида и воды обусловлена уменьшением СКФ и может вести к ЗСН. Диагноз подтверждается обнаружением в анализе мочи эритроцитарных цилиндров. Протеинурия обычно составляет менее 3 г/сут. Большинство форм ОГН опосредовано гуморальными иммунными механизмами. Клиническое течение зависит от характера поражения, лежащего в основе заболевания (табл. 102-1). Острый постстрептококковый гломерулонефрит Наиболее частая причина гломерулонефрита
в детском возрасте. Нефрит развивается спустя 1-3 нед после фарингеальной
или кожной инфекции «вызывающими нефрит» штаммами (3-гемолитического стрептококка
группы А. Диагноз определяется положительными результатами выделения фарингеальных
или кожных культур, повышением титра антител и гипокомплементемией. Биопсия
почек подтверждает диффузный пролиферативный гломерулонефрит. Лечение заключается
в коррекции водно-электролитного баланса. В большинстве случаев заболевание
завершается выздоровлением, хотя прогноз не всегда благоприятен, и изменения
в анализах мочи могут выявляться и во взрослом возрасте.
Таблица 102-1 Причины острого гломерулонефрита Инфекционные заболевания
* Наиболее частые причины. Источник: Classock R.J.,
Brenner B.M.: HPIM-13.
Постинфекционный глонерулонефрит Может следовать за другими бактериальными, вирусными и паразитарными инфекциями, например, бактериальным эндокардитом, сепсисом, гепатитом В и пневмококковой пневмонией. Признаки заболевания выражены меньше, чем при постстрептококковом гломерулонефрите. Подавление первичной инфекции обычно сопровождается разрешением гломерулонефрита. Системная красная волчанка Вовлечение почек в патологический процесс обусловлено накоплением ЦНК. Клинические проявления включают артралгии, кожную сыпь, серозит, алопецию и поражение ЦНС. Характерен нефротический синдром с почечной недостаточностью. Биопсия почки выявляет мезангиальный ограниченный или диффузный гломерулонефрит и мембранозную нефропатию. Наиболее часто встречающийся диффузный гломерулонефрит характеризуется тяжелой протеинурией и прогрессирующей почечной недостаточностью и может иметь плохой прогноз. Положительны пробы на антинуклеарные антитела, анти-ДНК-антигены, снижено содержание комплемента. Лечение включает глюкокортикоиды и цитостатики. Синдром Гудпасчера Характеризуется легочными кровотечениями, гломерулонефритом и наличием циркулирующих антител к базальной мембране, обычно встречается у молодых мужчин. Кровохарканье может предшествовать нефриту. Типична быстро прогрессирующая почечная недостаточность. Диагноз устанавливают при наличии циркулирующих антигломерулярных антител к базальной мембране и иммунофлюорес-ценции, биоптата почки. Линейный IgA также содержится в биоптате легкого. Плазмаферез может способствовать ремиссии заболевания. При тяжелом легочном кровотечении назначают глюкокортикоиды внутривенно. Болезнь Шенлейна - Геноха Генерализованный васкулит, вызывающий гломерулонефрит, пурпуру, артралгии и боли в животе, встречается главным образом в детстве. Вовлечение почек в патологический процесс проявляется гематурией и протеинурией. У половины больных отмечают повышение содержания IgA в сыворотке крови. Биопсия почки не-0 ходима для диагностики и прогноза. Лечение заболевания симптоматическое. Васкулит Узелковый периартериит ведет к АГ, артралгии, невропатии и почечной недо-точности. Подобные признаки, а также кожная пурпура и астма — обычны при лергических васкулитах. Гранулематоз Вегенера поражает верхние дыхательные пути и почки, он реагирует на лечение циклофосфамидом. Таблица 102-2 Причины быстро прогрессирующего гломерулонефрита Инфекционные заболевания
1. Тип 1 — с линейными отложениями Ig (опосредованный антигломерулярны-ми антителами к базальной мембране)Б. Другое первичное поражение клубочков 1. Мезангиокапиллярное (мембранопролиферативный гломерулонефрит)* (особенно тип II) * Наиболее частые причины. Источник: Classock R.J., Brenner B.M.: HPIM-13. Быстро прогрессирующий гломерулонефрит Характеризуется постепенным началом гематурии, протеинурии и почечной недостаточности, которые прогрессируют за период от нескольких недель до нескольких месяцев. В биоптатах почки обычно обнаруживают признаки прогрессирующего ГН Причины быстро прогрессирующего гломерулонефрита представлены в табл. Прогноз в отношении сохранения функции почек — плохой. 50 % больных нуждаются в диализе в пределах 6 мес с момента установления диагноза. В лечении применяют комбинацию глюкокортикоидов, в пульс-дозах, с цитостатиками (аза-тиоприн, циклофосфамид), а также интенсивный плазмаферез. Нефротический синдром Нефротический синдром (НС) характеризуют альбуминурия (более 3,5 г/сут) и гипоальбуминемия (менее 30 г/л), а также одышка, гиперлипидемия и липидурия. Осложнения: тромбоз почечных вен и тромбоэмболии, инфекция, гиповитаминоз D, нарушение белкового питания, лекарственная токсичность, вызванная снижением связывающей способности белков. У взрослых часть случаев вторична, вызвана такими заболеваниями, как сахарный диабет, СКВ, амилоидоз, лекарственные поражения, новообразования или другие нарушения (табл. 102-3). Как исключение, НС бывает идиопатическим. Биопсия почки необходима для установления диагноза, а также для назначения лечения в случае идиопатического НС. Гломерулонефрит с минимальными изменениями Служит причиной 15 % случаев
идиопатического НС у взрослых. Уровень АД остается нормальным; СКФ нормальна
или слегка снижена; осадок мочи — без патологии, может содержаться незначительное
количество эритроцитов. Селективность белка у взрослых варьирует. В некоторых
случаях отмечают перенесенную мочевую инфекцию, аллергию или вакцинацию.
ОПН развивается редко. Изучение биоптатов почки с помощью электронной микроскопии
указывает только на основу процесса. Устранение протеинурии при назначении
глюкокортикоидов — признак хорошего прогноза; при рецидивах рекомендуют
цитостатическую терапию. Прогрессирование почечной недостаточности не характерно.
В некоторых случаях подозревают развитие позднего очагового склероза.
Таблица 102- 3 Причины нейюотического
синдрома
Источник: Модифицировано
из Classock R.J., Brenner B.M.: HPIM-13.
Мембранозный гломерулонефрит Характеризуется субэпителиальными отложениями IgG, составляет примерно 45 % случаев НС взрослых. У больных отмечаются отеки, нефротическая протеи-нурия при нормальных АД и СКФ и отсутствии изменений в осадке мочи. Позднее развиваются АГ, умеренная почечная недостаточность и патология в осадке мочи. Нередко возникает тромбоз почечной вены. Следует исключить такие причины не-фротического синдрома, как СКВ, гепатит В, солидные опухоли и воздействие ряда лекарственных средств (каптоприл, пеницилламин). Назначение глюкокортикоидов в период, предшествующий почечной недостаточности, уменьшает нарушения функции почек, но не устраняет протеинурию. У некоторых больных процесс прогрессирует до терминальной стадии заболевания почек. Очаговый гломерулосклероз Проявляется фиброзированием участков некоторых клубочков, в основном, юкстамедуллярных, и обнаружен у 15 % больных. Типичны АГ, уменьшение СКФ и гематурия. Некоторые случаи представляют собой позднюю стадию гломеруло-нефрита с минимальными изменениями или обусловлены употреблением героина, пузырно-мочеточниковым рефлюксом или СПИДом. Менее чем у половины больных терапия глюкокортикоидами ведет к ремиссии; у остальных в течение 10 лет формируется почечная недостаточность. Очаговый гломерулосклероз может рецидивировать в почечном трансплантате. Наличие азотемии или АГ — признак неблагоприятного прогноза. Роль ограничения белка в диете не ясна. Мембранопролиферативный гломерулонефрит Мембранопролиферативный гломерулонефрит (МПГН) — мезангиальные экспансия и пролиферация, распространяющиеся в капиллярную петлю. Существуют два ультраструктурных варианта. I вариант характеризуется наличием субэндотели-альных электронноплотных отложений. Отложения СЗ в гранулярной структуре — признак иммунокомплексного патогенеза, также могут обнаруживаться IgG и ранние компоненты комплемента. При II варианте плотная пластинка базальной мембраны клубочка трансформируется и приобретает электронношютный характер, подобный базальной мембране в капсуле клубочка и канальцах. В клубочковой базальной мембране можно найти СЗ. Выявляется в небольших количествах иммуноглобулин (особенно IgM), но ранние компоненты комплемента отсутствуют. Содержание комплемента в сыворотке крови снижено. МПГН поражает молодых взрослых. Отмечают изменения в уровнях АД и СКФ, а также патологический осадок мочи. У некоторых больных наблюдают острый нефрит или гематурию. Подобные поражения появляются при СКВ и гемолитически-уремическом синдроме. Функция почек снижается на протяжении нескольких лет. Глюкокортикоиды могут задержать прогрессирование заболевания. У некоторых больных эффективны алкилирующие цитостатики, аспирин и дипиридамол. МПГН может рецидивировать в аллотрансплантатах. Таблица 102-4 Оценка нефротического синдрома Определение белка в моче за 24 ч; клиренс
креатинина
Диабетическая нефропатия Типичная причина НС. Патофизиологические изменения включают диффузный и (или) узелковый гломерулосклероз, нефросклероз, хронический пиелонеф-рит и папиллярный некроз. Клинические проявления: протеинурия, АГ, азотемия и бактериурия. Протеинурия может развиваться спустя 10-15 лет после начала заболевания сахарным диабетом, прогрессировать до НС и затем в течение 3-5 лет вести к почечной недостаточности. Летальность при проведении диализа высока, трансплантация менее эффективна, чем у больных, не имеющих сахарного диабета. Диагностический подход к больным с НС представлен в табл. 102-4. Изменения в моче при бессимптомной клинической картине Протеинурия, не вызванная нефротическим синдромом, и (или) гематурия, не сопровождаемая отеками, снижением СКФ или артериальной гипертензией, могут быть вызваны различными причинами (табл. 102-5). Идиопатическая почечная гематурия (болезнь Берже, IgА-нефропатия) Наиболее частая причина рецидивирующей гематурии клубочкового происхождения; часто поражает молодых мужчин. Эпизоды макроскопической гематурии сочетаются с гриппоподобными симптомами без высыпаний на коже, болей в животе или артрита. В биоптатах почки выявляют диффузные мезангиалыше отложения IgA, часто с меньшими количествами IgG, почти всегда имеются СЗ и пропер-дин, но не Clq или С4. Прогноз различен; у 50 % больных развивается терминальная стадия в пределах 25 лет. Терапия не влияет на течение заболевания. Таблица 102-5 Клубочковые причины изменений в моче при бессимптомной клинической картине Гематурия с протеинурией или без нее А. Первичные клубочковые заболевания 1. Болезнь Берже(IgА-нефропатия)*Б. Сочетание с системными или наследственными заболеваниями 1. Синдром Альпорта и другие «доброкачественные» семейные заболеванияВ. Сочетание с инфекциями 1. Неразрешившийся постстрептококковый гломерулонефрит*
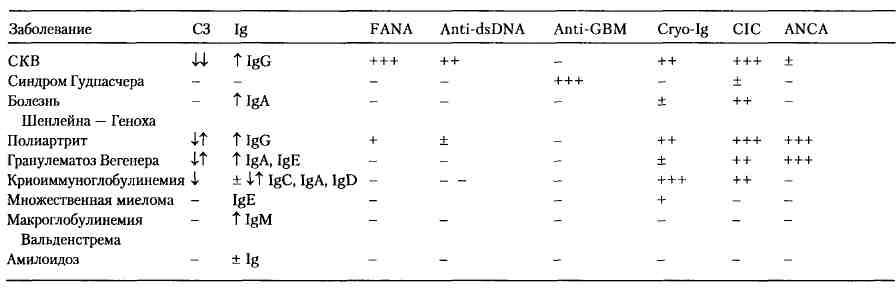
1. «Ортостатическая» протеинурия*Б. Сочетание с системными или наследственно-семейными заболеваниями 1. Сахарный диабет* * Наиболее частые заболевания. Источник: Glassock R.J., Brenner B.M.: HPIM-13. Хронический гломерулонефрит Проявляется рецидивирующими изменениями в моче, медленно прогрессирующим нарушением функции почек, симметричным поражением почек, протеинурией (от средней к тяжелой), патологическими изменениями в осадке мочи (особенно эритроцитарными цилиндрами) и рентгенологическим доказательством нормальной чашечно-лоханочной системы. Период прогрессирования до терминальной стадии различен, но укорачивается при неконтролируемых АГ и инфекциях. Глонерулопатии, сочетающиеся с системным заболеванием (102-6) Таблица 102-6 Серологическая характеристика отдельных системных заболеваний
Примечание. C3- 3-й компонент комплемента; Ig — уровни иммуноглобулина; FANA — метод флюоресцентных антинукле-арных антител; anti-dsDNA — антитело к двойным нитям (природной) ДНК; anti-GBM — антитело к антигенам клубочковой базальной мембраны, Cryo-Ig — криоиммуноглобулин; CIC — циркулирующие иммунные комплексы; ANCA — антинейтрофиль-ные цитоплазматические антитела; «-» — норма; + — случайные, незначительные изменения; ++ — частичные изменения; +++ — значительные изменения. Источник: Glassock R.J., Brenner B.M., HPIM-13. ( справочник Харрисона по внутренним болезням ) |