|
Тромбоэмболия легочной артерии и первичная легочная гипертензия
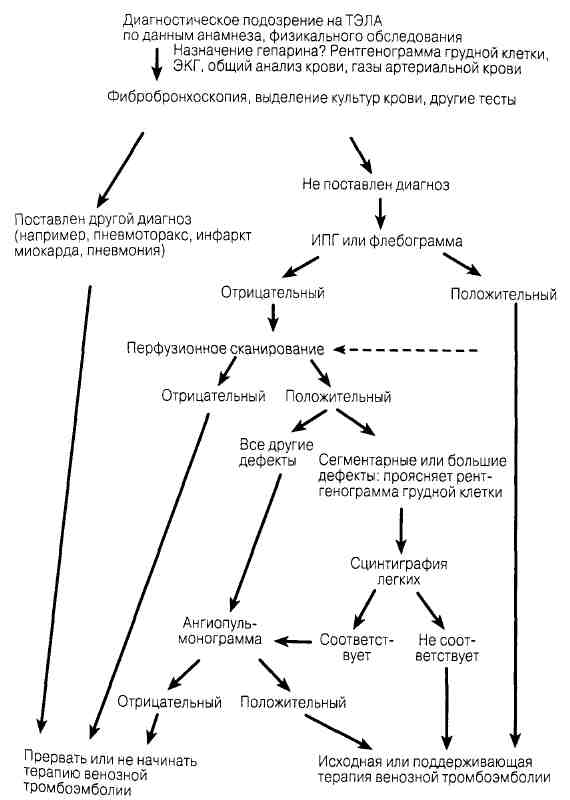
Естественное течение Тромбоэмболия легочной артерии (ТЭЛА) ведет к обструкции легочной артерии и прекращению кровоснабжения легкого. Респираторные последствия включают: 1) неэффективную вентиляцию (есть вентиляция легкого, но нет перфузии); 2) ателектаз, формирующийся спустя 2-24 ч после ТЭЛА и 3) повышение альвео-лярно-артериального градиента Р0 , обычно с артериальной гипоксемией. Гемоди-намические последствия: 1) легочная гипертензия, 2) острая правожелудочковая недостаточность и 3) нарушение МОК. Это происходит лишь при обструкции значительной части легочного сосудистого русла. Инфаркт легочной ткани не характерен, он наблюдается, когда в основе ТЭЛА лежат заболевания сердца или легких. Симптомы Типично внезапное начало одышки; боль в области грудной клетки и кровохарканье сопровождают инфаркт; обморок может указывать на массивную эмболию. Физикальное обследование Обычно отмечают тахипноэ и тахикардию; правожелудочковый ритм галопа, акцент II тона над легочной артерией и выраженные волны «а» при регистрации яремной флебограммы — признаки правожелудочковой недостаточности; температура тела > 39 °С не характерна. Артериальная гипотензия указывает на массивную эмболию. Лабораторные данные Рутинные исследования дают для диагностики немного. Обычная рентгенограмма грудной клетки не исключает легочную эмболию, но перфузионная сцинтигра-фия не бывает нормальной при клинически выраженной эмболии. Следующие методы обследования позволяют определить венозный тромбоз: импедансная плетизмография, УЗИ или флебография, после получения результатов которых больным с подозрением на ТЭЛА немедленно начинают лечение венозной тромбоэмболии. Сегментарный или более крупный дефект перфузии при нормальной вентиляции («несоответствие») — весьма подозрителен в отношении ТЭЛА, ангио-пульмонография остается определяющим тестом в диагностике ТЭЛА.
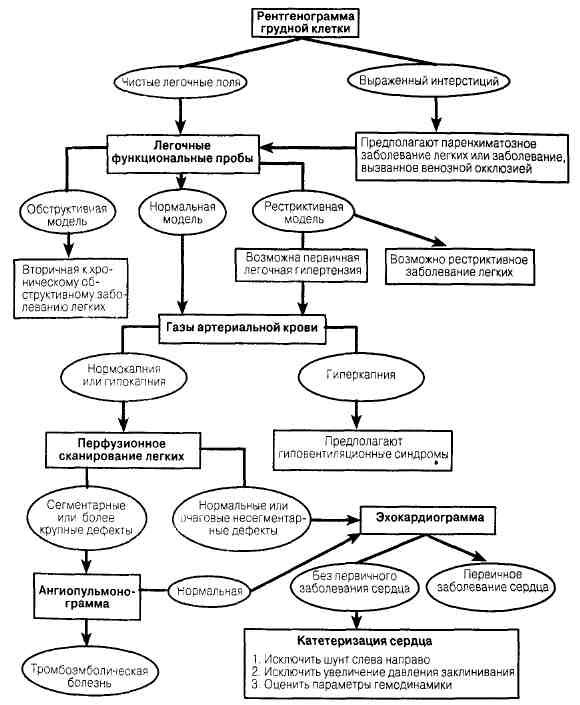
Рис. 92-1. Алгоритм диагностики тромбоэмболии легочной артерии. Условные обозначения: ИПГ — импедансная плетизмография. (Воспроизведено из: MoserK. V.: НРШ-13). Лечение Внутривенное постоянное введение гепарина (1000 ЕД/ч), предпочтительно для большинства больных после струйного введения болюса (10 000-20 000 ЕД); задача — поддержание активированного ЧТВ на величинах в 1,5-2 раза больших, чем в контроле; введение гепарина продолжают от 7 до 10 дней при тромбозе глубоких вен и 10 дней при ТЭЛА. Большинство больных после перенесенной ТЭЛА принимают внутрь кумадин не менее 3 мес. Тромболитическая терапия ускоряет рассасывание венозных тромбов и, возможно, показана больным с массивной эмболией и системной артериальной гипотензией. Хирургическое вмешательство реже применяют в лечении тромбоза глубоких вен или острой ТЭЛА. Пережатие верхней полой вены (зажим или фильтр) применяют у больных с рецидивирующей ТЭЛА, на фоне приема антикоагулянтов или при непереносимости антикоагулянтов. Оперативное удаление старых эмболов может быть показано больным с хронической легочной гипертензией, обусловленной рецидивирующей ТЭЛА без спонтанного разрешения. Первичная легочная гипертензия Анамнез Редкое состояние. Чаще болеют женщины в возрасте 20-40 лет. При опросе выясняют недавнее появление симптомов, их длительность обычно менее 5 лет. Ранние проявления неспецифичны: гипервентиляция, дискомфорт в области грудной клетки, тревожность, слабость, повышенная утомляемость. Позже развивается одышка, и в 20-50% случаев возникает боль в области сердца при нагрузке. Обмороки при напряжении развиваются очень поздно и предвещают неблагоприятный прогноз. Физикальное обследование Выраженная волна «а» на флебограмме яремной вены, приподнимающий сердечный толчок, узко расщепленный II тон сердца с акцентированным II тоном над легочной артерией. Для терминальной стадии болезни характерны признаки недостаточности правого сердца. Рентгенограмма грудной клетки: правый желудочек и ствол легочной артерии расширены. Легочные артерии заострены. ЭКГ: дилатация и гипертрофия правого желудочка, отклонение оси вправо. ЭхоКГ: дилатация правых предсердия и желудочка, трикуспидальная регургитация (рис. 92-2). Дифференциальный диагноз Проводят с другими болезнями сердца, легких и нарушением легочной васку-ляризации. Исследование функции легких позволяет определить их хроническое поражение, обусловливающее легочную гипертензию и cor pulmonale. Следует исключить интерстициальные заболевания легких и легочную гипертензию, связанную с гипоксией. Для выявления хронической ТЭЛА выполняют перфузионное сканирование легких. С целью отличия ТЭЛА от первичной легочной гипертензии применяют пульмоартериографию и даже открытую биопсию легкого. Реже легочная
Рис.92-2. Алгоритм диагностики неясной легочной гипертензии (Адаптировано, с разрешения from Rich S.: ЯР/M-13). гипертензия вызвана паразитарным заболеванием (шистозоматоз, филяриоз). Проводят дифференциальную диагностику с кардиальной патологией, включая поражение легочной артерии и стеноз устья легочной артерии. Рекомендуется выявлять шунты легочной артерии, а также желудочковые и предсердные, поражение сосудов легких (синдром Эйзенменгера). Бессимптомный митральный стеноз исключают с помощью эхокардиографии. Терапия Обычный исход — прогрессирующее ухудшение, несмотря на лечение; терапия — паллиативная, но в последние годы лечение улучшилось. Главными являются вазодилататорные средства. Цель врача — добиться снижения давления в легочной артерии и легочного сосудистого сопротивления, сохраняя уровень системного артериального давления. Высокие дозы антагонистов кальциевых каналов (нифедипин 120-240 мг в день или дилтиазем 540-900 мг в день) могут уменьшить легочную гипертензию и сопротивление, но на эти препараты реагирует менее половины больных с первичной легочной гипертензией. Оправдано применение антикоагулянтов и простациклина. При неэффективности медикаментозной терапии следует решать вопрос о трансплантации. ( справочник Харрисона по внутренним болезням ) |