|
Периферические невропатии, включая синдром Гийена-Барре
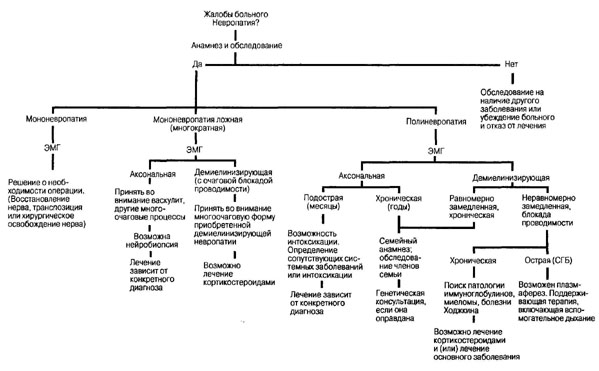
Поражение периферических нервов может быть первично аксональным (дистальное нарушение метаболической функции нейрона) или демиелинизирующим (с утратой миелиновой оболочки). Эти поражения вызваны целым рядом патологических процессов. Клинические признаки (больные с признаками только периферической невропатии) Симметричная дистальная сенсорно-моторная невропатия. Типичны приобретенные токсические или метаболические невропатии. Сначала развиваются симптомы нарушения чувствительности: пощипывание, покалывание, жжение или сегментарные расстройства чувствительности, такие как дизестезии в дистальных отделах конечностей, сначала стоп, затем кистей. В начале заболевания обычны симметричные проявления. В легких случаях сенсорно-моторные признаки могут отсутствовать. Ухудшение развивается афферентно и ведет к атрофии мышц, потере всех видов чувствительности, арефлексии, двигательной слабости, больше проявляющейся в группах мышц-разгибателей, чем в соответствующих им мышцах-сгибателях. В тяжелых случаях развиваются респираторные осложнения или дисфункция сфинктера. Течение во времени, распространение и тяжесть заболевания вари-абельны и зависят, в основном, от этиологии. Мононевропатия. Ограничивается одним периферическим нервом. Повышает опасность механического ущемления, что может потребовать хирургического вмешательства. Многоуровневая мононевропатия. Одновременное или последовательное вовлечение в патологический процесс изолированных, не смежных нервных стволов. Повышает возможность возникновения многоочаговой аксонопатии (как при вас-кулите) или приобретенной многоочаговой формы демиелинизирующей невропатии. Полиневропатия. Широко распространенный патологический процесс, обычно симметричный дистальный, и развивается постепенно, распределение часто по типу «носки и перчатки». Значительно вариабелен по скорости развития и тяжести заболевания, могут сочетаться различные сенсорно-моторные признаки. Демиелини-зирующие полиневропатии: острая при синдроме Гийена—Барре (см. ниже); хроническая — при хронической демиелинизирующей полирадикулопатии, диспротеине-мии или карциноме. Атональные полиневропатии: острая, предполагает невропатию при порфирии или тяжелую интоксикацию; подострая — токсическое воздействие, сопутствующее системное заболевание (миелома, карцинома, диабет и т.д.) или алкоголизм; хроническая (годы) — возможные генетические или семейные нарушения. Смешанная аксонально-демиелинизирующая клиническая картина часто встречается при сахарном диабете. Лабораторные исследования Сперва: клинический анализ крови, СОЭ, анализ мочи, рентгенограмма грудной клетки, сахар крови, содержание В12 и фолиевой кислоты, электрофорез сывороточных белков, в случае подозрения на невропатию при васкулите скрининг на ДБСТ. В последующем проводят ЭМГ и изучение нервной проводимости (см. рис. 178-1 и табл. 178-1,178-2). Невробиопсия информативна, например, при сложной мононевропатии невыясненной этиологии. Биопсия важна в диагностике васкулита, ами-лоидоза, лепры и саркоидоза, когда кожные нервы уплотнены и пальпируются, или при диагностике определенных генетических заболеваний. Синдром Гийена-Барре (СГБ) Острая, часто восходящая, преимущественно моторная невропатия, которая возникает после инфекции, травмы или хирургического вмешательства. Описаны случаи заболевания СГБ после вирусной инфекции Эпштейна—Барр, инфекционного гепатита, инфекции ЦМВ, микоплазмы, ВИЧ и гастроэнтерита, вызванного Campylobacterjejuni. Проявляется демиелинизацией проксимальных нервных волокон (корешков) и моноцитарной инфильтрацией; вероятно, заболевание возникает из-за аутоиммунной сенсибилизации периферических нервов к миелину. Клинические проявления. Часты миалгия и жалобы на нарушения чувствительности (парестезия). Мышечная слабость быстро (в течение дней) прогрессирует, достигая максимума у большинства больных на 7-10-й день. Типичные проявления заболевания: симметричная мышечная слабость, утрата сухожильных рефлексов и относительно хорошо сохраненная чувствительность. Обычно развивается билатеральный лицевой паралич. При одном из вариантов заболевания (синдром Миллера—Фишера) наблюдается офтальмоплегия, билатеральная слабость мимических мышц и тяжелая атаксия. Диагностика. В СМЖ повышено содержание белка, но либо не содержится клеток, либо их количество невелико (менее 10). Скорость нервной проводимости замедлена, F-волны замедлены (см. гл. 161). Лечение и прогноз. 90% больных полностью выздоравливают. Лечение заключается в поддерживающей терапии, включающей частое измерение ФЖЕЛ с низким порогом для интубации и вспомогательного дыхания. Плазмаферез, если его проводить в первые 2 нед заболевания, уменьшит тяжесть и ускорит выздоровление. Такой же эффект дает и внутривенное введение IgG (2 г/кг 5 дней). Устойчивая мышечная слабость наблюдается примерно у 10% больных. Терапия глюкокор-тикоидами не дает эффекта. Хронические воспалительные демиелинизирующие невропатии (ХВДН) Диагностика основана на распознавании клинических признаков, повышении содержания белка в СМЖ и замедлении скорости нервной проводимости. ХВДН —медленно прогрессирующее или рецидивирующее заболевание, тогда как при синдроме Гийена—Барре отмечается острое и монофазное течение. Лечение заключается в разумном сочетании стероидных препаратов, плазмафереза, иммуносупрес-соров (азатиоприн или циклофосфамид) и внутривенного введения IgG в больших дозах. Рис. 178-1. Схема диагностического подхода к периферическим невропатиям (After Asbury AK, Harrison "s Principles of Internal Medicine, Update IV, McGraw-Hitt, New York, 1983, pp. 211-239).
Таблица 178-1 Показатели электрической
активности мышц
Таблица 178-2 Исследование нервной
проводимости
Полиневропатии, связанные с системными заболеваниями Сахарный диабет, уремия, порфирия (три типа), гипогликемия, недостаточность витаминов (В12, фолат, тиамин, пиридоксин, пантотеновая кислота), хронические заболевания печени, первичный билиарный цирроз, первичный системный амило-идоз, гипотиреоз, ХОБЛ, акромегалия, мальабсорбция (спру, глютеночувствительная целиакия), карцинома (сенсорная, сенсорно-моторная, аксональная или демие-линизирующая невропатии), лимфома, polycythemia vera, множественная миелома, доброкачественная моноклональная гаммапатия, макроглобулинемия, криоглобули-немия. Полиневропатии, связанные с лекарственными препаратами и токсинами Амиодарон, ауротиоглюкоза, цисплатин, дапсон, дисульфирам, гидралазин, изо-ниазид, метронидазол, мизонидазол, пергексилен, фенитоин, талидомид, винкрис-тин, акриламид, мышьяк (гербицид, инсектицид), крушина (ядовитая ягода), дисульфид углерода (промышленный), гамма-дикетон гексакарбоны (растворители), неорганический свинец, органические фосфаты, таллий (крысиный яд), пиридоксин (витамин). Генетически обусловленные невропатии Перонеальная мышечная атрофия (HMSN-I, HMSN-II), Дежерина—Сотта (HMSN-III), наследственные амилоидные невропатии, наследственная сенсорная невропатия (HSN-I, HSN-II), невропатия при порфирии, наследственная предрасположенность к параличу от сдавления нерва, болезнь Фабри, адреномиелоневро-патия, болезнь Рефсума, атаксия-телеангиэктазия, абеталипопротеидемия, гигантская аксональная невропатия, метахроматическая лейкодистрофия, шаровидно-клеточная лейкодистрофия, атаксия Фридрейха. Причины мононевропатии Установление причины мононевропатии основывается на определении места поражения путем обследования и регистрации ЭМГ (насколько дистально по отношению к нервному корешку впервые обнаруживаются электрофизиологические отклонения). Причинами могут быть: ущемление нерва (запястный синдром, болезнь Рота—Бернгардта и др.), прямая травма или смещение, сдавление опухолью (синдром Панкоста, при поражении плечевого сплетения; тазовый или ретроперитонеаль-ный, при поражении пояснично-крестцового сплетения), непосредственная инфильтрация нервной оболочки опухолью, сдавление ретроперитонеальной гематомой, плексит, сахарный диабет, опухоли периферических нервов, herpes zoster, паралич Белла, саркоидоз, лепрозный неврит. ( справочник Харрисона по внутренним болезням ) |